Disfunción del Tendón Tibial Posterior: Qué es, causas, síntomas y diagnóstico avanzado.
DR. ÁLVARO IBORRA
Introducción: una lesión clave que condiciona la estabilidad del pie.
La disfunción del tendón tibial posterior (DTTP) es una de las lesiones más relevantes en el ámbito de la podología clínica y de la medicina del pie y tobillo. A pesar de su elevada incidencia, especialmente entre deportistas y mujeres de mediana edad, sigue siendo una patología a menudo infradiagnosticada.
Su importancia clínica se debe a que el tendón tibial posterior constituye el principal estabilizador dinámico del arco longitudinal interno, actuando como un verdadero “antipronador” del pie. Cuando pierde eficacia o se lesiona, el pie comienza a experimentar una serie de adaptaciones biomecánicas que pueden desembocar en dolor crónico, alteraciones en la marcha y, en fases avanzadas, en un pie plano adquirido del adulto, una deformidad compleja que compromete la calidad de vida.
Comprender esta lesión desde el punto de vista anatómico, funcional y clínico es fundamental para identificarla en sus fases tempranas y evitar su progresión.
En la unidad del Dr. Álvaro Iborra, el diagnóstico de la DTTP se realiza mediante una combinación de exploración física detallada, pruebas funcionales y ecografía musculoesquelética de alta resolución, herramienta fundamental para identificar alteraciones estructurales incluso en fases iniciales.
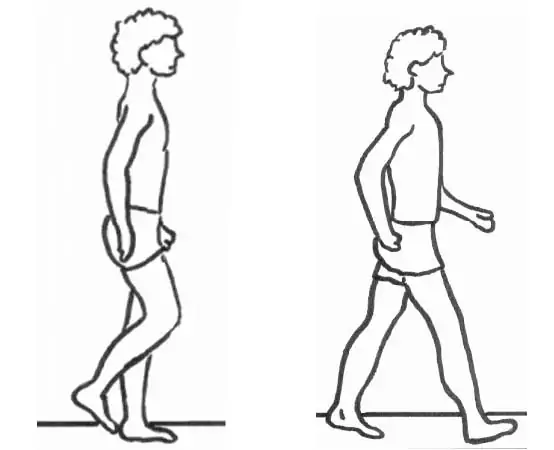
Este artículo aborda en profundidad qué es la disfunción del tibial posterior, qué síntomas produce y cómo se diagnostica con precisión.
👉 Tratamiento y cirugía de la disfunción del tibial posterior
¿Qué es el tendón tibial posterior y por qué es tan importante?
El tendón tibial posterior nace del músculo del mismo nombre, localizado en la cara posterior de tibia y peroné. Desciende por la cara medial del tobillo para insertarse principalmente en el escafoides, aunque también envía expansiones hacia la 1ª y 2ª cuña y a la base de los 2º, 3º y 4º metatarsianos.
Su función varía según la situación:
🔹 En descarga (sin apoyar el pie):
– Inversor del pie
– Contribuye a la flexión plantar
– Lleva el pie hacia dentro
🔹 En bipedestación (de pie):
– Controla la pronación
– Mantiene el arco interno
– Absorbe impacto mediante contracción excéntrica
– Estabiliza el retropié durante la marcha
Este papel estabilizador hace que un deterioro del tendón provoque alteraciones en cascada: descenso del arco, sobrecarga de estructuras vecinas, compensaciones musculares y cambios progresivos en la pisada
¿Qué es la disfunción del tendón tibial posterior?
Se denomina disfunción del tendón tibial posterior cuando este tendón:
- se inflama (tendinitis),
- acumula líquido en la vaina (tenosinovitis),
- se degenera (tendinosis),
- o se deteriora estructuralmente (rotura parcial o total).
Este proceso impide que ejerza su función antipronadora y, en consecuencia, el arco del pie empieza a colapsar. Si no se diagnostica y trata a tiempo, puede evolucionar a pie plano adquirido del adulto, una deformidad compleja y progresiva que reduce la calidad de vida.
Incidencia y factores predisponentes.
La DTTP es frecuente tanto en deportistas como en población general.
Entre los factores predisponentes destacan:
💠 Mujeres entre 40 y 60 años (proporción 3:1)
💠 Sobrepeso u obesidad
💠 Diabetes
💠 Antecedentes de tendinopatías
💠 Corredores de larga distancia
💠 Exceso de pronación
💠 Alteraciones biomecánicas
💠 Calzado inadecuado
💠 Hipermovilidad ligamentosa
💠 Pie plano estructural previo
La lesión puede aparecer tras un esfuerzo repetido, una carrera intensa, un mal apoyo o incluso de forma progresiva sin causa aparente.
Cómo aparece la disfunción del tibial posterior: mecanismo de la lesión
El tendón tibial posterior trabaja de forma excéntrica para controlar la pronación. En actividades como correr, caminar en superficies irregulares o estar de pie mucho tiempo, soporta grandes cargas.
El mecanismo lesional más habitual es:
1️⃣ Sobrecarga repetida → inflamación de la vaina (tenosinovitis)
2️⃣ Continuación de la sobrecarga → degeneración de fibras colágenas (tendinosis)
3️⃣ Fallo mecánico progresivo → incapacidad para sostener el arco
4️⃣ Etapas avanzadas → rotura parcial o completa
Este deterioro aumenta el movimiento de pronación en el pie, generando un círculo vicioso: cuanto más falla el tendón, más se hunde el arco; cuanto más se hunde, más trabaja el tendón y más se deteriora.
Fases o estadios de la disfunción del tibial posterior.
La evolución natural de la lesión se divide en cuatro estadios clínicos, esenciales para el diagnóstico y para decidir tratamiento (desarrollado en el artículo 2).
🔵 Estadio 1 – Predisposición / Tenosinovitis inicial
→ Edema difuso
→ Dolor leve en la cara interna del tobillo
→ Tendón engrosado o con líquido
→ Test de puntillas todavía normal
🔵 Estadio 2 – Tendinitis + Tendinosis
→ Dolor al caminar
→ Dificultad moderada para ponerse de puntillas
→ Inicio de hundimiento del arco
→ Comienza el “too many toes sign”
🔵 Estadio 3 – Rotura parcial del tendón / deformidad progresiva
→ Hiperpronación evidente
→ Dolor más intenso
→ Arco muy descendido
→ Dificultad para caminar en superficies irregulares
→ Tendón engrosado, debilitado o lesionado claramente
🔵 Estadio 4 – Fase avanzada con afectación articular
→ Dolor constante
→ Limitación funcional severa
→ Afectación de articulación subtalar y tibiotalar
→ Pie plano rígido
→ Rango de movimiento reducido
Cuanto antes se diagnostique la lesión, mayores posibilidades hay de evitar cirugía.
Síntomas de la disfunción del tendón tibial posterior.
Los síntomas no aparecen de golpe. Suelen progresar lentamente, lo que explica que muchos pacientes tarden meses en buscar ayuda.
✔ Dolor en la zona interna del tobillo. Especialmente al caminar, correr o estar de pie.
✔ Edema o hinchazón visible. En la parte interna del tobillo o a lo largo de la vaina del tendón.
✔ Debilidad. El paciente nota “falta de fuerza” para impulsarse o ponerse de puntillas.
✔ Sensación de fatiga en el pie o tobillo. Sobre todo tras caminatas prolongadas.
✔ Colapso del arco. Se observa cómo el arco interno va descendiendo.
✔ “Too many toes sign”. Al mirar desde atrás, se ven demasiados dedos hacia fuera, indicando pronación excesiva.
✔ Dolor al ponerse de puntillas. Signo clínico clave de fallo funcional.
✔ Dificultad en superficies irregulares. Mayor inestabilidad y torpeza al caminar por terrenos blandos o piedras.
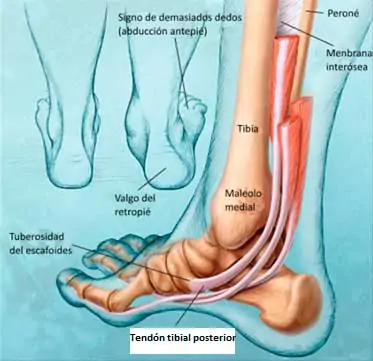
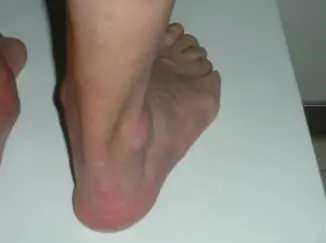
Signo too many toes.
Diagnóstico clínico: pilares fundamentales.
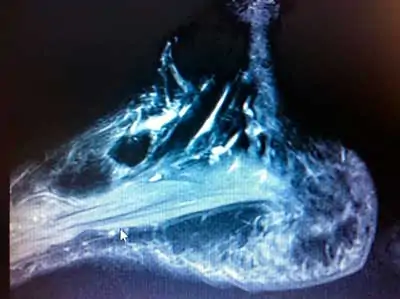
Resonancia magnética: Tenosinovitis del tendón tibial posterior.
El diagnóstico inicial incluye:
🔹 Palpación y localización del dolor. Identificar la zona exacta del tendón afectado.
🔹 Test de puntillas (“heel rise test” / “single limb heel rise”). Si el paciente no puede elevarse sobre el pie lesionado, es altamente sugestivo.
🔹 Signo “too many toes”. Indica pérdida de función del tibial posterior y pronación excesiva.
🔹 Análisis de la marcha. Detecta compensaciones biomecánicas.
🔹 Evaluación postural global. Incluye rodilla, pelvis y columna, ya que el tibial posterior forma parte de una cadena funcional.
Diagnóstico avanzado con ecografía musculoesquelética (clave en la unidad del Dr. Iborra).
La ecografía de alta resolución es la herramienta de elección en el diagnóstico de la disfunción del tendón tibial posterior por varias razones:
➡️ Permite ver estructuras en tiempo real
» Tenosinovitis
» Líquido peritendinoso
» Engrosamiento del tendón
» Tendinosis
» Roturas parciales
» Cambios fibrilares
» Desgarros longitudinales
➡️ Permite evaluación dinámica. El tendón se observa mientras el paciente mueve el pie; algo imposible con la resonancia.
➡️ Guía infiltraciones regenerativas. PRP, suero autólogo condicionado, colágeno, EPI.
➡️ Evita diagnósticos erróneos. Diferencia DTTP de otras patologías:
» Tendinopatía del flexor largo del hallux
» Síndrome del túnel del tarso
» Artrosis de la articulación subtalar
» Neuropatías
➡️ Es más accesible que la resonancia
Permite seguimiento continuo del proceso evolutivo.
Diagnóstico por imagen complementario.
🔍 Radiografía
Útil para evaluar:
- colapso del arco,
- alineación del retropié,
- artrosis asociada.
🔍 Resonancia magnética
Se solicita en casos seleccionados:
- sospecha de rotura compleja,
- afectación subtalar,
- anomalías estructurales,
- fracaso del tratamiento inicial.
Diagnóstico diferencial.
Es imprescindible descartar patologías que pueden simular la DTTP:
- Tendinopatía del flexor largo del dedo gordo
- Síndrome del túnel del tarso
- Metatarsalgia por sobrecarga
- Artritis reumatoide
- Neuropatías periféricas
- Tenosinovitis del tibial anterior
- Roturas del ligamento deltoideo
- Artrosis subtalar
El diagnóstico correcto evita tratamientos ineficaces o cirugías no indicadas.
Complicaciones de una disfunción no tratada.
Si la lesión no se detecta a tiempo, pueden aparecer:
💠 Pie plano adquirido del adulto
💠 Dolor crónico
💠 Artrosis subtalar
💠 Tendón irreparable
💠 Afectación del tobillo
💠 Alteraciones de la marcha
💠 Limitación funcional severa
💠 Mayor riesgo de desgaste en rodilla y cadera
🫸 Por eso, un diagnóstico temprano es esencial.
❓ FAQ’s sobre la disfunción del tendón tibial posterior.
¿Qué causa la disfunción del tibial posterior?
Sobrecarga repetida, pronación excesiva, sobrepeso, alteraciones biomecánicas, tendinosis y roturas parciales.
¿Cómo sé si tengo problemas en el tibial posterior?
Dolor interno en el tobillo, debilidad al ponerse de puntillas, arco que desciende y “too many toes sign”.
¿La disfunción del tibial posterior produce pie plano?
Sí. Es la causa más importante del pie plano adquirido del adulto.
¿La ecografía detecta la lesión?
Sí, es la prueba de elección para ver tendinosis, roturas parciales y tenosinovitis
¿Por qué una fascitis plantar se vuelve crónica en atletas?
Por sobrecarga repetida, mala técnica, falta de fuerza, impacto excesivo y diagnóstico incompleto. A menudo hay lesión nerviosa asociada.
¿El tendón tibial posterior se puede recuperar?
En fases iniciales, sí. En fases avanzadas puede requerir tratamientos regenerativos o cirugía.
🔗 Ver disfunción del tendón tibial posterior: tratamiento y cirugía
🔗 Pie plano adquirido del adulto rígido
🔗 Tendinitis de los peroneos
🔗 Neuropatías del pie y tobillo
Ver también:
» Lesiones óseas y articulares de pie y tobillo
» Lesiones del nervio periférico, neuropatías o atrapamientos nerviosos
Artículo escrito y verificado por el especialista en Dr. Álvaro Iborra.
Gracias por compartir:

